急診部是為患者提供及時現(xiàn)場救護、生命支持、監(jiān)護以及安全轉(zhuǎn)運的綜合性科室。急診部主要承擔來院急診患者的緊急診療服務,為患者及時獲得后續(xù)的專 科診療服務提供支持和保障,對生命垂危患者如心跳呼吸驟停、復蘇、休克、多臟器衰竭、急性心肌梗死等做出診斷和救治,盡最大可能挽救急危重癥患者的生命,減少患者的傷殘。
選址
(1)
急診部一般設置于進入醫(yī)院最為便利的位置,設有獨立出入口,便于人員與急救車輛到達。
(2)
急診部應盡量靠近影像中心、檢驗科等急診所需醫(yī)技部門,與手術部有快速專用通道連接。如設置空中救援的醫(yī)院,停機坪宜設置在急診部較近位置,或有專用電梯直達。
(3)
急診部需相對獨立設置,既要與醫(yī)技、住院部有便捷的聯(lián)系,又不能成為門診、住院患者過往穿行的通道,以免影響急救工作的開展。
(4)
院前科一般位于120車輛進出最為便利位置,臨近急診部。
主要功能區(qū)域劃分
一般醫(yī)院將急診部獨立設置,主要劃分為院前科、預檢分診區(qū)、紅區(qū)、黃區(qū)、綠區(qū)、醫(yī)技配套區(qū)、醫(yī)療輔助區(qū)及污物處理區(qū)。
(1)
院前科:包括 120救護車場、120調(diào)度室、醫(yī)生值班室、護士值班室、司機值班室、庫房、衛(wèi)生間等。
(2)
預檢分診區(qū):患者進入分診區(qū)后,醫(yī)護人員及時對患者病情進行評估,劃分患者病情等級,將患者送往不同區(qū)域診療。
(3)
紅區(qū):搶救監(jiān)護區(qū)。包括急診搶救室、手術室、急診監(jiān)護室(EICU)或與急診部一體化管理的綜合重癥監(jiān)護室(GICU)。
(4)
黃區(qū):密切觀察區(qū)。包括急診病房和留觀室,對生命體征變化的患者應立即轉(zhuǎn)入紅區(qū)。
(5)
綠區(qū):患者診療區(qū)。包括普通急診診療區(qū)和各專科急診檢查室及治療室等。
(6)
醫(yī)技配套區(qū):檢驗、放射影像、掛號、藥房、輸液等。
(7)
醫(yī)療輔助區(qū):醫(yī)生辦公室、示教室、更衣室、值班室、衛(wèi)生間等。
(8)
污物處理區(qū):污物暫存間、污洗間、工人間等。
平面功能布局設置
1
布局設計
急診部在布局時,應將紅區(qū)、黃區(qū)、綠區(qū)進行明確分區(qū),通過分診大廳進行功能流線組織,醫(yī)技輔助區(qū)盡量位于急診部中央?yún)^(qū)域,方便各區(qū)域使用。
2
功能設計
(1)
紅區(qū)(搶救室、手術室、急診監(jiān)護室)設計
① 搶救大廳內(nèi)宜設置獨立手術室,若無法設置時,應與醫(yī)院中心手術部建立 便捷聯(lián)系,方便患者搶救。
② 急診監(jiān)護室(EICU)和手術室、搶救大廳應建立便捷聯(lián)系,建立院內(nèi)緊急救治無干擾通道。EICU內(nèi)應設置隔離單間及相關醫(yī)療輔助用房。
③ 搶救大廳應分別設置創(chuàng)傷復蘇室(單元)、內(nèi)科復蘇室(單元)。
④ 搶救大廳內(nèi)可按照需求劃分為多個區(qū)域,紅區(qū)內(nèi)不同危重程度的患者可分 區(qū)進行搶救,提高搶救效率。
(2)
黃區(qū)(急診病房、留觀室)設計
① 留觀室宜與搶救區(qū)同層布置,也可通過專用急救電梯聯(lián)系上下,方便患者轉(zhuǎn)運治療。留觀病房可與 EICU臨近設置,形成相對獨立的患者區(qū)域。
② 急診病房宜靠近急診部布置,也可設置于醫(yī)院住院部護理單元內(nèi)。
(3)
綠區(qū)(診室及治療室)設計
① 急診診室一般按需求主要設置內(nèi)科、外科、五官科、婦產(chǎn)科等診室,根據(jù)醫(yī)院實際使用需求可設置相關特殊診室,如醒酒室、囚犯診室等。
② 急診診區(qū)應獨立成區(qū),候診區(qū)域不能阻礙急救通道,避免通道堵塞和交叉感染。
③ 急診治療室主要設置犬傷治療室、清創(chuàng)換藥室、燒傷、洗胃等治療室。
(4)
醫(yī)技輔助區(qū)(醫(yī)技檢查室、急診檢驗、掛號藥房等)設計
① 電子計算機斷層掃描(CT)、數(shù)字X線攝影(DR)、核磁共振成像(MRI)等醫(yī)技檢查室有條件宜單獨設置,位置設置于急診部中央?yún)^(qū)域,方便各功能區(qū)共 同使用。
② DSA手術室可設置在急救區(qū)域或靠近急救區(qū)并建立獨立垂直交通,方便卒中患者得到快速轉(zhuǎn)運救治。平面布置應區(qū)分清潔區(qū)及污染區(qū),設置DSA機房、控制室、導管間、患者更衣準備室等。
③ 急診部掛號藥房可獨立設置于分診大廳內(nèi)或與醫(yī)院中心掛號藥房合并設計。
④ 急診檢驗應臨近公共衛(wèi)生間設置,一般設置采樣收樣點,通過物流系統(tǒng)送至醫(yī)院中心檢驗科進行處理。

醫(yī)療動線規(guī)劃
1
流線設計原則
急診部根據(jù)醫(yī)生對患者病情評估情況,將患者劃分為四級。一級為瀕危患者;二級為危重患者,一般在紅區(qū)內(nèi)進行救治;三級為急癥患者,一般在黃區(qū)內(nèi)進行救治;四級為非急癥患者,一般在綠區(qū)內(nèi)進行救治。急診部合理的流線設計主要是將不同級別的患者快速進行分診,快速到達急 診部各區(qū)域,提高急救效率。患者分級分區(qū)流線如圖1所示。
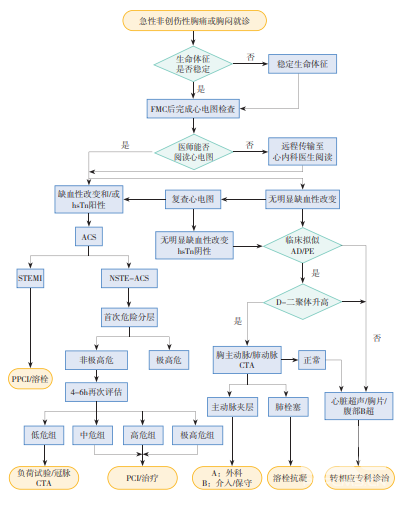
圖1 患者分級分區(qū)流線示意圖
2
具體流線
(1)
患者流線:患者入口→院前急救/分診臺分診→搶救室/EICU/留觀室/急診診區(qū)。
(2)
醫(yī)護流線:急診醫(yī)護人員入口→醫(yī)護通道→醫(yī)護人員更衣→急診各區(qū)域。
(3)
污物流線:各科室→污洗間→污物處置→污梯。
五大中心建設
隨著新型醫(yī)療服務體系的發(fā)展,建設以“五大中心”為核心的新型醫(yī)療急救體系,是重構(gòu)醫(yī)療服務體系的重要一環(huán)。五大中心包括胸痛中心、卒中中心、創(chuàng)傷中心、危重新生兒救治中心、危重孕產(chǎn)婦救治中心。
五大中心布局一般分為散點式聯(lián)合布置和單元化整合布置。分散式聯(lián)合布置是在急診中心抽調(diào)或填充不同功能,聯(lián)合住院部等其他科室組成五大中心;單元化整合布置是擴大急診中心,將五大中心功能房間集中布置在某一區(qū)域。
1
胸痛中心
以心內(nèi)科為主體,包含急診科、介入科、冠心病監(jiān)護病房(CCU)等科室。
(1)
胸痛中心需通過分診篩查,判斷危重情況及胸痛病因,使危重癥的胸痛患者快速得到救治,以免耽誤危重患者搶救。因此在胸痛中心設計時,可獨立設置胸痛分診區(qū)域,提高分診效率。
(2)
在急診搶救室可設置胸痛患者獨立搶救區(qū),并建立與手術室、CCU、EICU便捷聯(lián)系,有條件應設獨立垂直交通,方便胸痛患者轉(zhuǎn)運救治。
(3)
在搶救室內(nèi)設置專門的胸痛患者搶救區(qū)域,設置專門的胸痛診室。急性非創(chuàng)傷性胸痛或胸悶急救流程如圖2所示。

注: FMC為首次醫(yī)療接觸;hsTn為高敏肌鈣蛋白;AD為動脈夾層;PE為肺栓塞;ACS為急性冠 狀動脈綜合征;STEMI為ST段抬高型心肌梗死;NSTE-ACS為非ST段抬高急性冠狀動脈綜合 征;D-二聚體為纖維蛋白的降解產(chǎn)物;PPCI為直接經(jīng)皮冠狀動脈介入治療;CTA為血管造 影檢查;PCI為經(jīng)皮冠狀動脈介入治療。
圖2 急性非創(chuàng)傷性胸痛或胸悶急救流程示意圖
2
卒中中心
一般包含神經(jīng)內(nèi)科、神經(jīng)外科、急診科、醫(yī)學影像科、介入科、檢驗科、康復科等科室。
(1)
應建立卒中急救綠色通道,將綠色通道提前至院前急救,院前科臨近急診部設置,設計考慮救護車行駛路線,方便對卒中患者進行一系列救治。
(2)
急診搶救室靠近 CT檢查室設置,減少卒中患者 CT檢查轉(zhuǎn)運時間。
(3)
在急診搶救室內(nèi)可設置卒中患者獨立搶救區(qū),建立與手術室、EICU、神經(jīng)外科、 神經(jīng)內(nèi)科監(jiān)護病房的便捷聯(lián)系,有條件應設獨立垂直交通,方便卒中患者的轉(zhuǎn)運救治。
(4)
急診診區(qū)設置卒中診室及治療室,配置床邊心電圖檢測儀。急性腦卒中綠色通道急救流程如圖3所示。
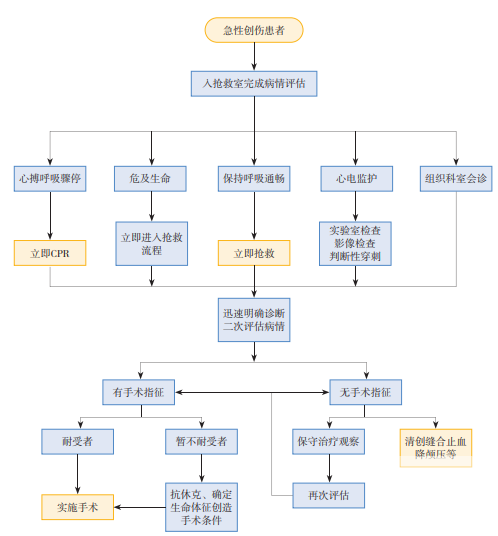
注: NIHSS為美國國立衛(wèi)生院卒中量表。
圖3 急性腦卒中綠色通道急救流程示意圖
3
創(chuàng)傷中心
一般包含急診科、骨科、神經(jīng)外科、普外科、心胸外科、泌尿外科、五官科、介入科、醫(yī)學影像科等與創(chuàng)傷救治相關的科室。
(1)
創(chuàng)傷患者一般根據(jù)創(chuàng)傷情況分為四個等級,輕度、中度、重度、極重度。輕度和中度分診后一般前往綠區(qū)簡單處理;生命體征尚平穩(wěn)的重度創(chuàng)傷患者應做 好抗休克治療和術前準備,送入搶救室、復蘇室或手術室;極重度患者需立即手 術。在創(chuàng)傷中心設計時可設置創(chuàng)傷中心獨立出入口及分診區(qū)域,提高分診區(qū)域的 分診效率,對嚴重創(chuàng)傷患者進行快速分診救治,建立綠色通道。
(2)
在急診搶救室內(nèi)設置創(chuàng)傷復蘇室及創(chuàng)傷患者搶救區(qū),并建立與手術室、EICU、DSA導管室的便捷聯(lián)系,有條件應設獨立垂直交通,方便創(chuàng)傷患者的轉(zhuǎn)運救治。
(3)
急診診區(qū)設置創(chuàng)傷診室,清創(chuàng)換藥室應靠近創(chuàng)傷診室設置。急性創(chuàng)傷患者急救流程如圖4所示。
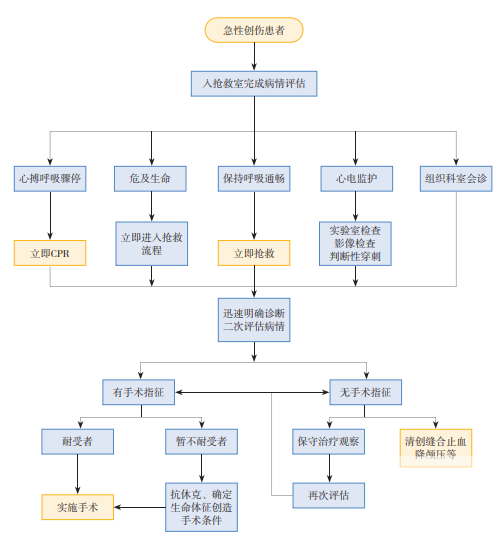
圖4 急性創(chuàng)傷患者急救流程示意圖
4
危重新生兒救治中心
一般包含新生兒病房和新生兒重癥監(jiān)護室。對危重新生兒有監(jiān)護診療能力,及時對危重新生兒的病情作出應對。
(1)
危重新生兒救治中心應設置在患兒檢查、治療和轉(zhuǎn)運較為方便區(qū)域,應設置獨立的新生兒病房及新生兒重癥監(jiān)護室。
(2)
危重新生兒救治中心應劃分為病房區(qū)、醫(yī)療輔助區(qū)、醫(yī)護生活區(qū)及污物處置區(qū),根據(jù)患兒護理特點設置洗嬰室、配奶室、恢復期病室等。
5
危重孕產(chǎn)婦救治中心
一般包含產(chǎn)科、兒科、重癥醫(yī)學科以及內(nèi)科、外科、婦科、急診科、麻醉科等相關科室。
(1)
危重孕產(chǎn)婦救治中心需建立急救綠色通道,確保綠色通道暢通,快速對危重孕產(chǎn)婦作出相應處理和治療。
(2)
危重孕產(chǎn)婦搶救病房或病區(qū)應設置在危重孕產(chǎn)婦檢查、治療和轉(zhuǎn)運較為方便區(qū)域,臨近產(chǎn)房、手術室和急診室。
來源:《新建綜合醫(yī)院設計的重點與難點》
